近年来,全球剖宫产率的急剧上升已经引起了产科学界及社会公众的热切关注与担忧。产程延长和停滞是剖宫产的主要指征之一,但又缺乏统一定义。因此,如何正确观测和判断产程的正常与异常对降低剖宫产率、提高母儿健康具有重大意义。
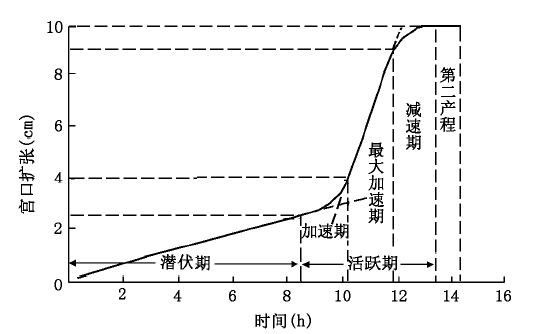
20 世纪50 年代,Friedman博士首先开始深入研究产程进展,在他的具有里程碑意义的著作中,系统地描绘了产程图,将第一产程分为潜伏期及活跃期2 个时期,又将活跃期分为加速期、最大加速期和减速期3 个阶段(图1),为这一领域的发展奠定了基石,并在过去的半个世纪里起到了无可替代的作用。然而随着人类社会的发展,婚育推迟、孕妇体重增加、胎儿增大等因素使分娩过程发生了变化,频繁的产科干预如人工破膜、硬脊膜外麻醉、催产素的使用等也在改变着自然分娩的过程。因此,越来越多的学者提出了质疑:Friedman 产程图是否还适用于当今的产科人群及产程管理?
一、新产程图的创建及特点
在过去的10 多年里,产科专家已经开展了一系列的临床研究,其中包括一项涉及全美国19 家医院23 万例孕妇的大规模、多中心项目,选择其中62 415 例产妇进行了研究,并研制了新的产程图(图2)。
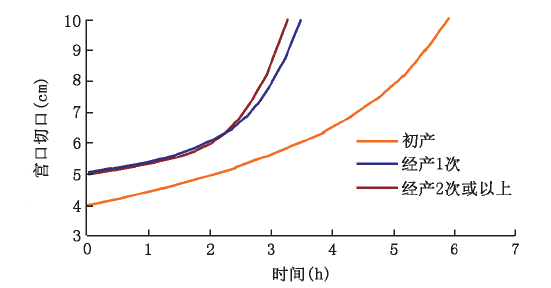
与Friedman 产程图比较,新产程图有以下几个特点:(1)研究发现人群的平均分娩曲线并没有出现潜伏期、活跃期及潜伏期进入活跃期的典型模式,平均产程曲线表现为平滑缓慢地逐渐上升。尤其是初产妇,其分娩曲线相对最长、最平缓。(2)经产妇大多数在宫口扩张≥ 6 cm 后出现扩张加速,而许多初产妇并未明显呈现这一拐点,活跃期宫口急剧扩张的起始点也常常在宫口扩张6 cm 或更晚。(3)同Hendricks 等的研究一样,没有发现在活跃期晚期,即宫口由9 cm 扩张至10 cm 阶段,出现明显减速期。随着宫口扩张加速,进入活跃期,尤其是活跃期晚期时,需要更为频繁的检查。由于产程中宫口扩张不能实时监测,只是定时检查,如果宫口扩张完全而未及时观察到,在产程图上则表现为由9 cm 扩张至10 cm 的减速阶段。以上研究与Hendricks 等都认为Friedman 产程图上的减速阶段可能是因为没能及时监测所致的假象。
应该特别指出的是,新产程图描绘的是人群平均分娩曲线,而Friedman 产程图更像是一种理想化的分娩模式,这2 种曲线均不适用于临床管理。在以往的研究和临床管理中,活跃期的起始点及活跃期宫口扩张速率往往是产科医生关注的重点。Friedman 产程图显示宫口扩张3~4 cm 时即进入活跃期,但国外更为常用的概念为宫口扩张4 cm时进入活跃期,这一定义如产程中的一块里程碑,极大影响着产程管理。近年来,有研究将活跃期起始点定义为宫口扩张 4 cm、宫颈管消失90%或者宫口扩张5 cm 而不考虑宫颈管的状态。但研究发现,活跃期的起始点个体差异非常大,有些阴道分娩的产程没有明确的活跃期起始点。Peisner 和Rosen发现自然阴道分娩的产妇中,宫口扩张程度为4、5 和6 cm 时处于活跃期的累计人数分别占50%、74% 和89%,即在传统观念中的宫口扩张4 cm 时,只有50% 的产妇进入了活跃期;在5 cm 时, 仍有26% 的产妇未进入活跃期。因而仅根据单纯的平均起始点来判断,可能导致潜伏期或活跃期延长的过度诊断。
二、活跃期的宫口扩张速率
另一个使人困惑已久的问题是活跃期宫口扩张速率应该有多快?Friedman定义活跃期延长为初产妇活跃期宫口扩张最大加速阶段扩张速率<1.2 cm/h,经产妇<1.5 cm/h;进入活跃期后2 h 宫口扩张无进展为活跃期停滞。通过统计学模型计算产妇宫口由1 cm 扩张至下1 cm所需时间的中位数和第95 百分位数发现,顺产的经产妇与初产妇在宫口扩张6 cm 前的产程动态很相似,宫口从4 cm 扩张至5 cm 的时间(第95 百分位数)>6 h,5~6 cm(第95 百分位数)>3 h。这与Friedman 认为的活跃期宫口无明显扩张达2 h 以上即判定为产程异常大为不同。临床经验证明,宫口扩张的速率并不持续、恒定,而Friedman 规定在宫口扩张 6 cm 以前活跃期停滞的时间阈值为2 h 显然过短,应该把宫口在4、5 和≥ 6 cm 无明显扩张的时限分别定为6、3 和2 h, 这样更能反映分娩的生理过程,可为临床诊断活跃期停滞提供新的标准。
这一新的诊断方法与世界卫生组织推荐的产程监测图也有很大的差异。世界卫生组织的产程监测图是由警戒线和处理线组成,根据初产妇活跃期宫口扩张速率至少为1 cm/h 的原理,以宫口扩张4 cm 处为起点,预计6 h 后将扩张至10 cm,故在产程监测图中4~10 cm 期间相距6 h 处划一斜线即为警戒线,越过此线,则提示可能有产程异常;在警戒线右侧相距4 h 处并与其相平行的另一斜线为处理线;2 线之间为警戒区。根据世界卫生组织产程监测图,宫口扩张6 cm 后至宫口开全10 cm 的最长时限为4 h。但研究发现这种斜线划分以及等待时间的计算并不符合第一产程宫口扩张的生理机制。首先,从宫口扩张6~10 cm,初产妇平均时限为2.1 h,第95 百分位数为8.6 h;经产妇平均时限为1.5 h,第95 百分位数为7.5 h。相反,对于宫口扩张6 cm以后的经产妇及初产妇,以等待4 h 无明显宫颈扩张来诊断产程停滞可能时间过长,因为几乎所有阴道分娩的产妇在宫口扩张6 cm 后,宫口扩张至下1 cm 所需要的时间(第95 百分位数)均<2 h。
由于宫口扩张速率的监测记录并非持续进行,新产程监测图用阶梯状的第95 百分位数线取代了世界卫生组织直线型的处理线,见图3。新产程图自初产妇入院起,记录宫口扩张程度,分别以宫口扩张2、3、4 和5 cm 为起点,依据产程进展中产妇宫口扩张等生理机能的变化情况,描绘出4 条阶梯状处理线,如果越过相应的处理线进入其右侧区域则可考虑为产程停滞。这样的产程图避免了对活跃期起始点的判断及对活跃期宫口扩张速率的困惑,对于临床工作者而言,不仅能更加直观反映产程动态,且具有个体化治疗的灵活性。(妇产科最新内容请关注“妇产科空间”)
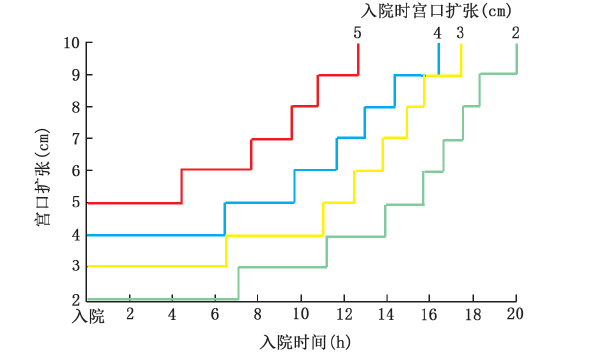
产程图对临床工作者准确及时判断是否出现异常产程、正确掌握产程处理指征、优化产程管理发挥着重要作用。正常的产程定义,对产程管理和降低剖宫产率已经产生了极为深远的影响。Friedman产程图的应用至今已有近60 年,如今仍是全球大多数产科工作者产程管理的金标准,但研究表明,Friedman 产程标准可能不再适用于现代产科人群。通过对当今产科人群的研究并结合产科临床实践,对活跃期的起始点应有新的认识,活跃期产程停滞的时限应重新规范,定义出更符合当今产科人群生理机能的阶梯状处理线。新产程监测图的创建,目的在于推动这些新理论在当今产科实践中的运用,减少宫口扩张6 cm 以前的剖宫产,提高符合个体生理机能的阴道分娩。产科领域的理论-实践-再理论-再实践的发展历程,不断推动着产程图的革命。新产程图的诞生基于严谨的研究实践,其实施必然面临着新的实践和理论的考验,从而得到进一步完善。
 妇产科在线APP下载
妇产科在线APP下载













