近日,哈尔滨医科大学吴群红教授团队在《人类生殖》(Human Reproduction)杂志上发表了一篇论著,系统分析了2017年全球育龄女性PCOS的疾病负担,覆盖全球范围内194个国家,其中我国位列PCOS年龄标准化发病率增长最快的国家之一,居第三位。分析认为,PCOS发病率一直被低估。

这项大规模分析获取了全球194个国家育龄女性2017年PCOS发病率和伤残调整生命年(DALY)的估计值,计算了2007年和2017年育龄女性年龄标准化的PCOS发病率和DALYs,以及这两个变量从2007年到2017年的变化趋势。
分析得出的主要结果
1. 全球PCOS负担
2017年全球有155万新发病例,DALYs达0.43万。消除不同年龄构成的影响后,全球年龄标准化发病率为82.44/10万,比2007年增长1.45%;年龄标准化DALYs为21.96/10万,比2007年增长1.91%(图1)。
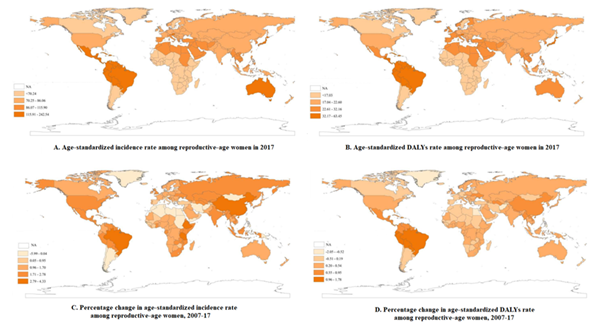
图1. 全球2017年育龄女性PCOS的年龄标准化发病率、DALYs、2007年至2007年百分比变化。
2. 社会人口指数(SDI)水平的PCOS负担
2017年,高SDI国家中,PCOS年龄标准化发病率最高;中等SDI国家中,DALYs最高;低SDI国家中,年龄标准化发病率和DALYs均最低。在研究期间,所有SDI国家中的年龄标准化发病率和DALYs均增加,其中,中等SDI国家中的发病率增幅最高,中高SDI国家中的DALYs增幅最高。
3. 区域一级的PCOS负担
在区域一级,2017年PCOS年龄标准化发病率和DALYs排名前三位的区域,依次为安第斯拉丁美洲、高收入亚太地区和加勒比地区,数据最低的是拉丁美洲南部。
在2007年至2017年之间,年龄标准化发病率和DALYs增长最快的前三位区域依次为热带拉丁美洲、东亚和撒哈拉以南非洲东部。北非和中东、拉丁美洲南部这两个区域在过去十年这两个指标呈现了下降的趋势。
4. 国家一级的PCOS负担
在国家一级,2017年PCOS年龄标准化发病率和DALYs排名前五位的国家依次为厄瓜多尔、秘鲁、玻利维亚、日本和百慕大。在2007年至2017年之间,PCOS年龄标准化发病率和DALYs增长最快的前三位国家依次为埃塞俄比亚、巴西和中国(图2)。
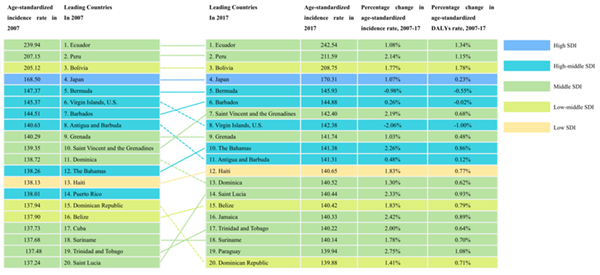
图2. 2007-2017年PCOS年龄标准化发病率前20国家。
2017年,我国PCOS的发病人数为1385.78人,DALYs为437.06人,消除不同年龄构成的影响后,年龄标准化发病率为73.53/10万,比2007年增长3.63%;年龄标准化DALYs为18.80/10万,比2007年增长3.68%。
诊断标准不统一,PCOS发病率一直被低估
研究发现,全球PCOS发病率在缓慢上升,这可能是医疗资源的可及性、女性健康意识的提高、鹿特丹标准的使用及女性肥胖率上升等多个因素促成的。医疗资源的增长及分配情况影响着不同地区PCOS的早期发现与管理。鹿特丹标准是目前全世界使用最广泛的PCOS诊断标准,而使用鹿特丹标准时,PCOS的疾病确诊率会显著提高[1]。肥胖率的上升也可能导致PCOS发病率增加,研究证实,肥胖女性的PCOS发病率是非肥胖女性的2~3倍[2,3]。
尽管PCOS的发病率在上升,但多项研究结果发现,PCOS在女性群体中一直被低估[4,5,6]。PCOS的病因尚不清楚,不同种族背景女性的临床表现有很大差异,不同诊断标准之间的高度可变性和不一致性为准确估计PCOS发病率提出了巨大挑战。
因此,应建立针对特定种族的指南,强调筛查和诊断结果、管理重点和治疗反应中的种族差异,提倡为不同年龄段的女性提供个性化的诊断和治疗方法,提倡健康生活方式和控制体重,提高女性健康意识,促进PCOS的早发现和早治疗。

吴群红教授,博士研究生导师,哈尔滨医科大学卫生管理学院院长。
教育部“长江学者”特聘教授,国家科技部863项目、国家自然科学基金重点项目及国家社科基金重点项目获得者,黑龙江省重点学科社会医学与卫生事业管理学科带头人,黑龙江省领军人才梯队带头人,国家智库负责人及省重点高端智库首席专家。
担任《中国卫生经济》副主任编委、《国外生殖健康/计划生育杂志》副主任编委,以及《Global Health》等8部中英文杂志编委。
主要成果和业绩:从事卫生应急管理、卫生政策与制度、人口与健康及医疗卫生服务等研究,国内外发表论文300余篇,其中SCI论文80余篇,主编/副主编规划教材及专著16部,获国家专利及计算机软件著作权9项,获教育部科技进步二等奖、中华医学会科技奖卫生管理奖、省社科优秀成果一等奖各1项,省科技进步二等奖3项,其他奖项6项。
参考文献
1. Rotterdam ESHRE/ASRM-Sponsored PCOS Consensus Workshop Group. Revised 2003 consensus on diagnostic criteria and long-term health risks related to polycystic ovary syndrome. Fertil Steril. 2004. 81(1): 19-25.
2. Yildiz BO, Bozdag G, Yapici Z, Esinler I, Yarali H. Prevalence, phenotype and cardiometabolic risk of polycystic ovary syndrome under different diagnostic criteria. Hum Reprod. 2012. 27(10): 3067-73.
3. Mu L, Zhao Y, Li R, Lai Y, Chang HM, Qiao J. Prevalence of polycystic ovary syndrome in a metabolically healthy obese population. Int J Gynaecol Obstet. 2019. 146(2): 164-169.
4. Futterweit W. Polycystic ovary syndrome: clinical perspectives and management. Obstet Gynecol Surv. 1999. 54(6): 403-13.
5. March WA, Moore VM, Willson KJ, Phillips DI, Norman RJ, Davies MJ. The prevalence of polycystic ovary syndrome in a community sample assessed under contrasting diagnostic criteria. Hum Reprod. 2010. 25(2): 544-51.
6. Wolf WM, Wattick RA, Kinkade ON, Olfert MD. Geographical Prevalence of Polycystic Ovary Syndrome as Determined by Region and Race/Ethnicity. Int J Environ Res Public Health. 2018. 15(11).
7. Jingjing Liu, Qunhong Wu, Yanhua Hao, et al. Measuring the global disease burden of polycystic ovary syndrome in 194 countries: Global Burden of Disease Study 2017. Human Reproduction. 2021.
 妇产科在线APP下载
妇产科在线APP下载












