
美国妇科肿瘤学会(SGO)2021年会于3月19日至25日以线上会议的形式召开。作为全球妇科肿瘤领域的盛会,SGO年会汇聚了妇科肿瘤学领域的顶尖专家和学者,展示妇科肿瘤领域最新的研究进展及最佳的临床实践。
宫颈癌仍是我国妇科发病率最高的恶性肿瘤,本届大会上宫颈癌相关的口头发言一共有3场,在收录的600多份壁报中,宫颈癌相关壁报一共42份,包括特色壁报6份,提示图壁报4份,普通壁报32份。首都医科大学附属北京妇产医院吴玉梅教授团队全程关注SGO宫颈癌研究方面的最新进展,将宫颈癌相关口头发言以及有代表性的宫颈癌相关壁报进行了总结报道,与广大读者分享。
撰稿:常虹、吉晨、李岳、刘洋、田明、魏佳慧、王明、王娇、邢艳、张晶晶(按姓氏排序)
审核:何玥、吴玉梅
单位:首都医科大学附属北京妇产医院妇瘤科
一. Kathleen Schmeler教授:解读WHO对宫颈癌预防和控制的倡议
3月20日,美国安德森癌症研究中心Kathleen Schmeler教授在线解读了WHO对宫颈癌预防和控制的倡议。该倡议主要以国际妇科肿瘤学会(International Gynecologic Cancer Society,IGCS)为依托。IGCS委员会于2020年10月提出全球健康平等(global healthy equity)为其核心原则。IGCS提出宫颈癌全球发病具有不平等性,世界范围内每年有超过52.5万的宫颈癌新发病例以及超过26万的死亡病例,其中85%发生于缺乏资源的国家中。
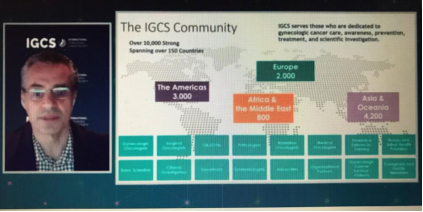
WHO与IGCS全球战略结盟,以加快解决宫颈癌这一公共健康问题。包括:(1)协助各国实现90%确诊患有浸润性宫颈癌女性接受治疗的目标;(2)为各国制定并加强诊断、分期、治疗、姑息治疗、生存保健等方面的指导;(3)提高宫颈癌患者管理中健康保健系统支持的重要性;(4)各国通过对宫颈癌控制的规划和逐步实施的案例研究取得成功。
目前IGCS已有超过1万名会员,遍布150多个国家,服务专注于妇科肿瘤的保健、预防、治疗及科学调查的医生。IGCS有亚洲地区成员1174名(38.7%),北美成员709名(24.2%),欧洲成员583名(15.1%),中南美成员367名(12.5%),非洲成员144名(4.9%),中东成员121名(4.1%),太平洋成员112名(3.8%)。IGCS提供妇科肿瘤全球课程及导师计划,针对宫颈癌于发病率高的地区设置培训站点,欢迎有兴趣的同行加入到这个全球性团体中来。
二. Warner Huh教授:解读ASCCP指南宫颈筛查结果异常
3月20日,Warner Huh教授对美国阴道镜和宫颈病理学会(American Society of Colposcopy and Cervical Pathology,ASCCP)指南中宫颈筛查结果异常予以解读。
为什么ASCCP指南予以更新?(1)在近5~6年中,学界对HPV导致宫颈癌的发展过程有了更多的科学发现以及更新的认识。(2)2012年ASCCP指南中提出了“同等风险,相同管理”(equal management for equal risk)的原则,在此基础上进行了拓展。(3)开发了可以提供风险评估结果的临床决策辅助工具,即ASCCP软件及网站。(4)该数据平台会不断更新,不断纳入新的危险因素,例如是否注射过HPV疫苗。有了这种方法,我们可以更加便捷地做出临床决策,并对该风险预测模型予以更新。
HPV感染的持续时间越长,其罹患癌前病变及宫颈癌的风险越高。宫颈癌发病的关键因素如下:(1)HPV感染的持续时间;(2)HPV感染的类型(16型最危险);(3)其他高危因素,如吸烟、过早性生活等并没有起到关键作用。有必要对于连续两次HPV阳性的患者进行阴道镜转诊。
管理决策的制定是基于患病风险而来的,而不是患病的结局。这是此次ASCCP指南更新的核心思想,即致力于计算患病风险预测值,并将其转换为相应的临床决策。新的风险管理模式将根据现有的筛查结果和既往史(包括不明确的既往史)做出相应的临床决策,如阴道镜转诊、治疗或随访。即使是现有筛查结果相同,对于既往史不同的患者所做出的临床决策也会不同。

在Rodriguez的研究中,HPV感染的大部分患者会在1~3年内转阴,其余HPV持续感染的患者则会在随后的时间内转变为CIN3+。因此,HPV感染不是关键,关键是感染的持续时间(Rodriguez AC. et al. J Natl Cancer Inst. 2008;100 (7): 513-7)。另外,更高级别的证据如McCredie的研究同样证实了这一结论(McCredie et al. Lancet Oncol. 2008 May; 9(5): 425-34)。

HPV筛查的目的是什么?(1)从正常人群中识别异常人群;(2)阴道镜识别CIN3(癌前病变);(3)治疗癌前病变,预防其向癌症转变。因此,筛查的目的是筛查出CIN3,预防癌症,强调HPV筛查的重要性,以HPV为基础的筛查比单独TCT筛查更准确(Dillner. BMJ 2008 Oct 13; 337:a1754)。
三. Ashley Valenzuela教授:下生殖道肿瘤女性的肛门细胞学长期随访
3月21日,Ashley Valenzuela教授介绍了下生殖道肿瘤女性的肛门细胞学长期随访结果。美国全国肛门癌新发9090例,其中6070例为女性,1430例患者死于肛门癌相关性疾病,其中870例女性,肛门癌平均诊断年龄为60岁,且在白人女性中更为常见。自1992年至2018年,美国肛门癌的发病人数及死亡率均呈上升趋势。
一些高危因素据认为与肛门癌发病上升有关,常见的高危因素包括HPV感染(特别是鳞状细胞)、肛门疣、宫颈癌、阴道癌或外阴癌、HIV感染、吸烟、免疫功能不全状态、性别或种族。值得关注的是,HPV感染与约90%的肛门癌相关,特别是鳞状细胞癌。研究发现,宫颈癌、阴道癌及外阴癌可增加患肛门癌的风险。HPV感染是多灶性的,有CIN病史的患者,其患肛门癌的风险增加3.5倍,21%的外阴异常增生/癌的女性合并肛门细胞学异常。
目前对于肛门细胞学的指南推荐是,ACS建议有宫颈癌、阴道癌及外阴癌病史的女性和HIV阳性的女性,推荐肛门涂片检查。ASCCP和AFC均无筛查推荐。美国癌性协会最近发表了一份关于肛门癌筛查的建议,有肛门上皮内瘤变(AIN)或肛门癌高危因素的患者可从中受益,建议发生男-男性关系者、HIV阳性男性、接受器官移植的男性以及患宫颈癌、外阴癌及阴道癌的女性,应进行肛门涂片检查。但对多久检测一次等问题仍有争议,ASCCP及AFC仍对此无推荐。因此,什么人、什么时候检测仍是亟待解决的问题。
2015年进行了一项名为对比患有下生殖道肿瘤及低危女性肛门细胞学及HPV基因型分型的横断面队列研究。高危组包括合并宫颈、外阴及阴道高级别异常增生/癌(190例),低危组则无上述病史(83例),两组进行肛门细胞学和HPV检查,排除合并HIV的患者。初步结果显示,高危组中肛门细胞学检查异常的比例为41%,而低危组的比例为22%;高危组高危型HPV检测异常的比例为21%,低危组为1%;高危组中肛门镜检查肛门异常增生的比例为13%(其中4%诊断为AIN甚至更高级别病变,其中一例为肛门癌),低危组的比例为0%。
另一研究针对患有HPV相关的生殖器官异常增生或癌的女性,对初始检查发现肛门异常增生的患者进行5年随访,以了解肛门细胞学检查的发生率、持续时间、进展及转归情况。该回顾性分析纳入190例女性,包括宫颈细胞学检查为ASC-H或HSIL、CINI2-3或宫颈癌、VIN2-3或外阴癌,以及VAIN2-3或阴道癌的患者,排除有HIV、AIN或肛门癌病史者。
结果提示,5年后只有17例(9%)女性复查肛门细胞学或活检检查。其中正常占41%,AINI占29%,ASUCS占12%,AIN3占12%,AIN2占6%。随访细胞学,这些女性中9例出现持续的肛门细胞学异常。2例自AINI进展为AIN3,7例逆转为正常细胞学。
该研究的结论是,合并下生殖道瘤变或癌的女性,肛门癌筛查没有得到确认,筛查频率仍未知。该研究中随访很少,但仍显示出,59%的异常肛门细胞学患者出现疾病持续或进展,需要更多的数据来确定最优筛查方案。
未来的目标是,对高危组的190例患者复查肛门细胞学或活检以及HPV检测,以更好地确定进展/逆转率,同时评估HPV感染在该群人中的作用,汇总分析来确定该人群的最佳筛查方案。该研究的局限性为随访率低,肛门镜医生对肛门镜、活检和随访的判断力,在重复的肛门细胞学检查时没有通用的HPV检测。
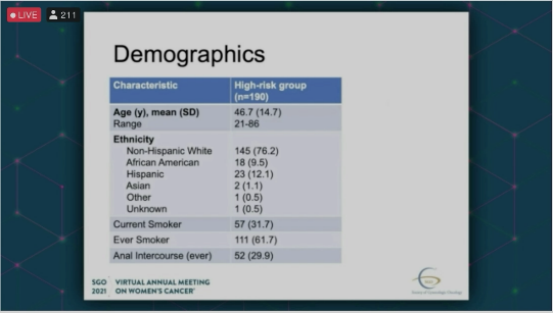
研究的人口统计学资料。
关注妇产科在线,获取SGO 2021年会最新前沿报道~
 妇产科在线APP下载
妇产科在线APP下载









 京公网安备 11010202008857号
京公网安备 11010202008857号