徒手旋转胎头是产科医生在产房中常做的操作,使用两个手指或全手将持续性枕后位或枕横位的胎头旋转至枕前位,有利于阴道分娩[1,3,15,16]。产科教科书常提及这种操作,但书中往往缺乏标准化的技术步骤。多数产科医生是通过上级医生的临床指导而非正式培训而获得这项技术。
徒手旋转胎头有助于降低阴道手术产及剖宫产率,促进自然分娩[2]。第二产程中临床医生是否使用这项操作,常取决于医生的熟练程度和对成功率的预测。本文根据文献和临床经验尝试以枕后位为例,介绍徒手旋转胎头这项技术。
作者:徐静
单位:江苏省镇江市妇幼保健院
产程开始时的枕后位一般在15%~20%之间,持续到第二产程的枕后位在5%~8%之间[1]。持续性枕后位是常见的异常胎方位,可阴道试产。持续性枕后位与产程延长及产程停滞有关,而产程停滞是阴道手术分娩和剖宫产的主要指征[3]。它对产妇的影响包括增加产后出血、产褥感染、阴道手术分娩、剖宫产、绒毛膜羊膜感染、会阴裂伤,甚至肛门括约肌损伤的风险[4];对胎儿的影响包括增加NICU入院率、5分钟Apgar评分低和羊水粪染的风险[5];持续性枕后位是否增加胎儿酸血症[6]和新生儿缺氧缺血性脑病风险[7],研究结果不尽相同。因此,第二产程中尝试将枕后位的胎头转至枕前位分娩,是减少母婴并发症的理想干预措施。
01胎位确认
笔者在前面两篇文章已经写了确认胎方位的方法,这里不再赘述。对徒手旋转胎头这项技术来说,超声除了确认胎方位外,胎背位置的确认也非常有价值。2017年的一项随机对照试验表明,床边超声确认胎方位和胎背脊柱位置可显著提升徒手旋转胎头的成功率(P<0.001)和自然阴道分娩率(P=0.01)[8]。尽管目前还无指南可遵循,但经过超声培训的临床医生利用超声尝试徒手旋转胎头可能更安全。
02自然旋转胎头的方法
枕后位的发现时间及对产程的影响程度决定了处理方法。产科医生、助产士常在第一产程尝试通过体位改变来协助胎头的自然旋转[9]。解决枕后位的体位包括手抱膝位、弓箭步、侧卧位[10]。有限的证据表明,体位改变有助于枕后位胎头的自然旋转。除了体位改变外,还可以使用床镫、侧桌、枕头和花生球等道具,促进盆底放松,最大限度地扩大骨盆径线,促进胎头自然旋转至枕前位,特别是对采用硬膜外镇痛的产妇(图1)[11]。
一旦进入第二产程,胎头仍未自然旋转,就应当考虑为持续性枕后位,有难产可能,徒手旋转胎头将成为合适的干预措施。
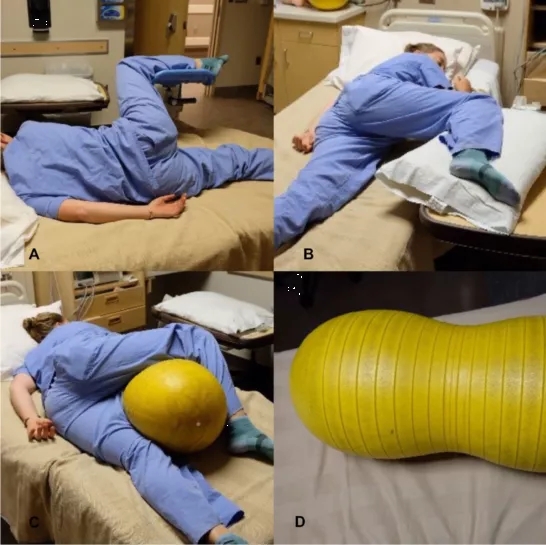
图1. 体位和花生球道具促枕后位自然旋转至枕前位[11]。
03徒手旋转胎头的临床考量点
徒手旋转胎头前需要评估临床可行性、安全性并征得患者的知情同意。必须向产妇及家属解释干预的原因和过程、母儿并发症、替代方案等。徒手旋转胎头的禁忌证包括脐带脱垂、阴道出血较多、临床母胎情况不稳定等[1]。操作前、操作后评估胎儿健康状况是安全旋转的关键,因为旋转动作常会引起胎心的瞬间变化,最明显的是变异减速。如果已存在II类胎心监护,应仔细考虑临床旋转的可行性。旋转前的另一个关键步骤是通知支持的医护人员,一旦出现旋转困难、胎心变化,可快速转为后续的手术分娩。旋转前后的考量点详见表1[11]。
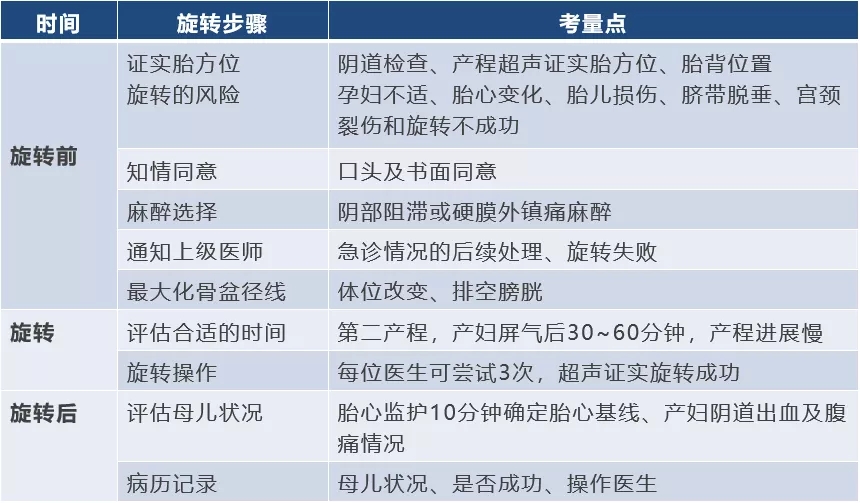
表1. 徒手旋转胎头的临床考量点
04徒手旋转胎头的方法
徒手旋转胎头可分为预防性旋转或治疗性旋转[12]。预防性旋转是指旋转胎头的目的是增加阴道分娩的机会;而治疗性旋转是指手术阴道分娩前将枕后位胎头旋转至枕前位,增加阴道手术分娩的成功率[13]。尽管一些专家提倡预防性旋转[14],其他人则倾向更谨慎的方法,提倡给予充分时间等待自然旋转[15]。一般情况下如果产程进展不快,建议经产妇在屏气用力后30分钟、初产妇在60分钟后进行徒手旋转胎头[1]。
手指旋转胎头:将佩戴手套的食指和中指放入阴道后穹窿,中指置于胎头枕骨,食指置于顶骨,两指靠近,宫缩时拇指助胎头俯曲,食指和中指沿较短的弧线旋转胎头至枕前位[15](图2)。
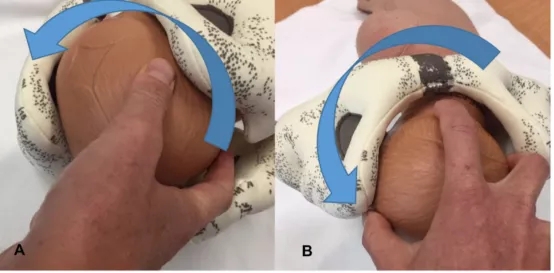
图2. 手指旋转胎头[11]。
全手旋转胎头:加拿大妇产科医师协会(SOGC)描述了这种技术[17]。将所有四个手指置入阴道后穹窿,手掌置于枕骨,拇指置于一侧顶骨,宫缩时使胎头俯曲,沿较短的弧线旋转胎头至枕前位(图3)。
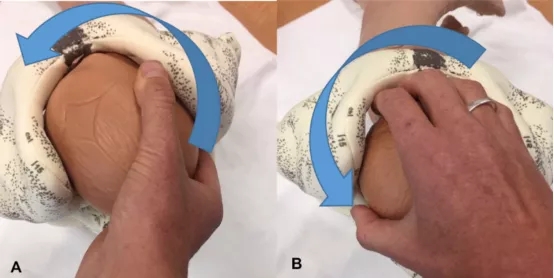
图3. 全手旋转胎头[11]
另一种是由Tarnier和Chantreuil描述的方法[17]。将手掌沿胎头侧方置于胎耳附近,拇指置于对侧顶骨或其他手指旁,宫缩时使用轻柔的压力俯曲胎头,沿较短的弧线将胎头旋转至枕前位(图4)。笔者多用这种方法,适用于胎头位置原本就较低的产妇,旋转成枕前位后胎儿往往很快分娩。

图4. 全手旋转胎头(Tarnier和Chantreuil方法)[11]
05预测徒手旋转胎头成功的指标
文献中徒手旋转胎头的成功率在47%~93%之间[18]。预测旋转成功的指标包括母亲年龄<35岁和多产[3]。2013年Desbriere等发现,分娩时产妇BMI<28 kg/m2(P=0.05)且产次≥2(P=0.02)时,旋转成功率增加[19]。2017年Mastruo等研究发现,使用超声识别胎儿枕骨和脊柱的对齐方式可以提高旋转成功率(P<0.001)[8]。研究发现,一位医生尝试徒手旋转胎头3次左右是合理的;超过3次,则失败率增加[20]。
06其他旋转胎头的方法
使用胎吸器旋转胎头或使用keilland产钳旋转胎头,之后分娩。
徒手旋转胎头技术可促进阴道分娩,降低剖宫产率。《妇产科学》第九版对持续性枕后位、枕横位第二产程的处理中描述了这项技术[21]。美国ACOG和SMFM将人工旋转胎头表述为“阴道手术分娩或剖宫产术前的合理考虑” [22]。此外,加拿大的专家报告说,“徒手旋转胎头”对孕妇或胎儿的风险几乎没有增加[16]。Varney助产学中也将徒手旋转胎头描述为一种合理的干预措施,可以降低枕后位分娩的并发症[15]。不过,仍需要更多的高质量研究来评估这项技术的使用时间和操作规范。
参考文献
1. Barth WH, Jr. Persistent occiputposterior. Obstet Gynecol. 2015;125(3): 695-709.
2. Le Ray C, Deneux-Tharaux C, KhireddineI, Dreyfus M, Vardon D, Goffinet F.Manual rotation to decrease operativedelivery in posterior or transverse positions. Obstet Gynecol. 2013; 122(3): 634-640.
3. Shaffer BL, Cheng YW, Vargas JE,Caughey AB. Manual rotation to reduce caesarean delivery in persistent occiputposterior or transverse position. JMatern Fetal Neonatal Med. 2011; 24(1): 65-72.
4. Hirsch E, Elue R, Wagner A, et al.Severe perineal laceration during operative vaginal delivery: the impact ofocciput posterior position. J Perinatol. 2014; 34(12): 898-900.
5. Dahlqvist K, Jonsson M. Neonataloutcomes of deliveries in occiput posterior position when delayed pushing ispracticed: a cohort study. BMCPregnancy Childbirth. 2017; 17(1): 377.
6. Le Ray C, Lepleux F, De La Calle A, etal. Lateral asymmetric decubitus position for the rotation ofoccipito-posterior positions: multicenter randomized controlled trial EVADELA. Am J Obstet Gynecol. 2016; 215(4): 511.e1-e7.
7. TempestN,McGuinnessN, LaneS,HapangamaDK.Neonatal andmaternal outcomes of successful manual rotation tocorrect malposition of the fetal head; a retrospective and prospectiveobservational study. PLoS One.2017; 12(5): e0176861.
8. Masturzo B, Farina A, Attamante L, etal. Sonographic evaluation of the fetal spine position and success rate ofmanual rotation of the fetus in occiput posterior position: a randomizedcontrolled trial. J Clin Ultrasound. 2017; 45(8): 472-476.
9. Cohen SR, Thomas CR. Rebozo techniquefor fetal malposition in labor. JMidwiferyWomens Health. 2015; 60(4): 445-451.
10. Simkin P. The fetal occiput posteriorposition: state of the science and a new perspective. Birth. 2010; 37(1): 61-71.
11. Elmore C , Mcbroom K , Ellis J .Digital and Manual Rotation of the Persistent Occiput Posterior Fetus[J].Journal of Midwifery and Women? Health, 2020(5).
12.Phipps H, de Vries B, Hyett J, OsbornDA. Prophylactic manual rotation for fetal malposition to reduce operativedelivery. Cochrane Database Syst Rev. 2014; (12): CD009298.
13. O'Brien S , Jordan S , Siassakos D .The Role Of Manual Rotation In Avoiding And Managing Ovd[J]. Best practice& research. Clinical obstetrics & gynaecology, 2018.
14. Broberg J, Rees S, Jacob S, et al. Arandomized controlled trial of prophylactic early manual rotation of theocciput posterior fetal head at the beginning of the second stage of labor vs.expectant management in nulliparas. AmJ Obstet Gynecol. 2016; 214 (suppl 1): S63.
15. Kane-Low L, Osborne K. Second stage of labor andbirth. In: King TL, Brucker MC, Osborne K, Jevitt CM, eds. Varney’s Midwifery. 6th ed. Burlington,MA: Jones & Bartlett; 2019: 985-991.
16. Cargill YM, MacKinnon CJ. Guidelinesfor operative vaginal birth: SCOG clinical practice guideline no. 148. J Obstet Gynaecol Can. 2018; 40(2): e74-e80.
17. Verhaeghe C, Parot-Schinkel E, BouetPE, et al. The impact of manual rotation of the occiput posterior position onspontaneous vaginal delivery rate: study protocol for a randomized clinicaltrial (RMOS). Trials. 2018; 19(1):109.
18. Guerby P, Allouche M, Simon-Toulza C,Vayssiere C, Parant O, Vidal F. Management of persistent occiput posteriorposition: a substantial role of instrumental rotation in the setting of failedmanual rotation. J Matern Fetal Neonatal Med. 2018; 31(1):80-86.
19. Desbriere R, Blanc J, Le Dˆu R, et al.Is maternal posturing during labor efficient in preventing persistent occiputposterior position?Arandomized controlled trial.Am J Obstet Gynecol. 2013; 208(1):60. e1-e8.
20. Le Ray C, Serres P, Schmitz T, CabrolD, Goffinet F. Manual rotation in occiput posterior or transverse positions:risk factors and consequences on the cesarean delivery rate. Obstet Gynecol. 2007; 110(4): 873-879.
21. 谢幸, 孔北华, 段涛. 妇产科学[M]. 9版. 北京:人民卫生出版社, 2018.
22. Caughey AB, Cahill AG, Guise JM, RouseDJ. Safe prevention of the primary cesarean delivery. Am J Obstet Gynecol. 2014; 210(3): 179-193.

徐静,江苏省镇江市妇幼保健院产科主任医师;从事妇产科工作多年,其中产科专科临床工作十余年,近5年来一直在产房工作,对妊娠并发症、合并症、危重症的诊治经验丰富并有独特的见解,擅长各种产科手术,熟练掌握产钳术、会阴III度裂伤修补术、产科子宫切除术等;在核心期刊、统计源期刊发表文章多篇,在当地大学兼职留学生的妇产科英文教学。
 妇产科在线APP下载
妇产科在线APP下载













