△点击查看视频
1、延迟取卵在反复受精障碍患者中的作用
案例1:反复IVF/ICSI不受精
患者30岁,继发性不孕,0-0-2-0,既往自然流产2次;月经周期35~45天,AMH 4.26 ng/ml。
最初在外院夫精人工授精(AIH)2次,未孕。
之后在外院IVF-ET治疗,取卵3次,移植0次。
本院IVF-ET治疗,第3个周期取卵,移植2枚胚胎,宫内双胎妊娠。

这例患者的卵巢功能良好,但辅助生殖治疗过程极其漫长而痛苦。她在外院和本院经历了多种方案的促排卵和受精治疗,多次取卵,但反复IVF/ICSI受精障碍,辅助生殖均以失败告终。直到本院的第3个周期,同样采用HMG+MPA+CC方案,但团队对取卵流程作出了调整,并延长了扳机后取卵的时间。
扳机后给予患者75 mg双氯芬酸钠,并延迟取卵至扳机后45小时,情况有了转机。最终从患者获卵16枚,ICSI+AOA正常受精11枚,获冷冻优胚7枚,之后择机移植2枚D3胚胎,得到了圆满的宫内双胎妊娠结局。
案例2:反复IVF/ICSI不受精
患者30岁,继发性不孕,0-0-3-0,连续3次输卵管妊娠;月经周期28~32天,AMH 0.96~1.17 ng/ml。
外院IVF-ET治疗,取卵2次,移植0次。
本院IVF-ET治疗,第1个周期取卵,移植1枚胚胎,宫内单胎妊娠。

与案例1不同的是,案例2的卵巢功能下降,但同样面临着IVF/ICSI不受精、无胚胎可用的难题。患者转至本院治疗,第1个周期采用HMG+MPA+CC方案,服用75 mg双氯芬酸钠,在扳机后41小时取卵,共获卵7枚,IVF正常受精6枚,获冷冻优胚6枚,FET移植2枚D3胚胎,获得了满意的宫内单胎妊娠结果。
2、延迟取卵在改善患者异常受精中的作用
案例3:IVF/ICSI反复异常受精
患者32岁,继发性不孕,1-0-0-1,2014年与前夫顺产一子;月经周期30~90天,AMH 11.91 ng/ml。
外院IVF-ET治疗,取卵2次,卵子异常受精,要么无胚胎可用,要么移植后生化妊娠。
本院IVF-ET治疗,第3个周期取卵,移植2枚胚胎,宫内单胎妊娠。

这是一例PCOS表型的患者,既往多次促排卵,但因患者存在异常受精,故胚胎移植及妊娠结局并不理想。本次在HMG+MPA+CC促排卵、曲普瑞林+HCG扳机后应用双氯芬酸钠,延迟至扳机后43小时取卵,共计获卵22枚,ICSI正常受精17枚,获优胚10枚,移植2枚D3胚胎,获得了宫内单胎妊娠。
3、延迟取卵在反复胚胎质量差患者中的作用
案例4:反复胚胎质量差
患者35岁,原发性不孕,1-0-0-1,2021年本院助孕后顺产一子;月经周期30天,AMH 1.41 ng/ml。
外院IVF-ET治疗,取卵4次,移植1枚胚胎,未孕。
本院IVF-ET治疗,取卵5次,最近两次移植3枚胚胎,顺产一子,现宫内单胎妊娠。

该例患者曾在外院进行过4个周期的促排卵和ICSI,但因胚胎质量较差,无法移植。到本院就诊后,前三个周期在扳机后36小时取卵,仍无胚胎可用。第4个周期采用HMG+醋酸加尼瑞克方案促排卵,扳机后37小时取卵,获卵2枚,胚胎移植后足月分娩一子。第5个周期采用LE+HMG方案,在扳机后43小时取卵,共计获卵8枚,ICSI正常受精6枚,获优胚5枚,冷冻3枚,移植2枚D2胚胎,获得宫内单胎妊娠的良好结局。
案例5:反复取卵困难、胚胎质量差
患者32岁,原发性不孕,0-0-0-0;月经周期29~70天,AMH 4.13 ng/ml。
外院IVF-ET治疗,取卵4次,移植2枚胚胎,未孕。
本院IVF-ET治疗,第1个周期,移植2枚胚胎,未孕。
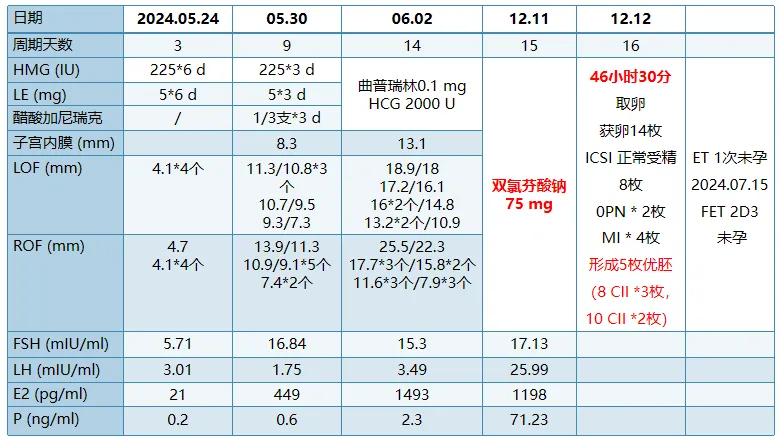
这例PCOS表型的患者面临着反复取卵困难、胚胎质量差的问题。特别是,患者在外院的后两个周期采用微刺激方案,均未获卵。在本院治疗的第1个周期,对其采用LE+HMG+醋酸加尼瑞克方案,延长取卵时间,在扳机后46小时30分取卵,最终获卵14枚,ICSI正常受精8枚,获优胚5枚,第一次移植后未孕,后期将择机再尝试移植。
对于延迟取卵这种方法,很多医生可能会有疑问:“延迟取卵后卵子是否老化?退化卵是否增加?”为了回答这一问题,匡延平教授团队开展了一项临床研究,比较了延迟取卵与常规取卵在普通案例中的助孕结果。
受试者的入组标准是既往无取卵病史,本次第1周期取卵,获卵数≥10枚,获卵率≥90%。延迟取卵组使用非甾体类抗炎药(NSAIDs)双氯芬酸钠75 mg,在扳机后≥40小时取卵;对照组未使用NSAIDs,常规时间取卵(扳机后<38小时),在相近取卵时间内随机选取与NSAIDs组一致的病例数。两组患者的基线特征基本无差异,包括女性年龄、不孕年限、不孕原因等指标。
结果显示,延迟取卵显著提高获卵数;若将纳入标准“获卵率≥90%”剔除,延迟取卵组获卵数与对照组的差异将更大。延迟取卵不影响成熟卵率,不提高生卵率及异常卵率,不影响成熟卵正常受精率,亦不增加成熟卵异常受精率。此外,延迟取卵不影响优质胚胎形成率,反而增加优质胚胎总数。
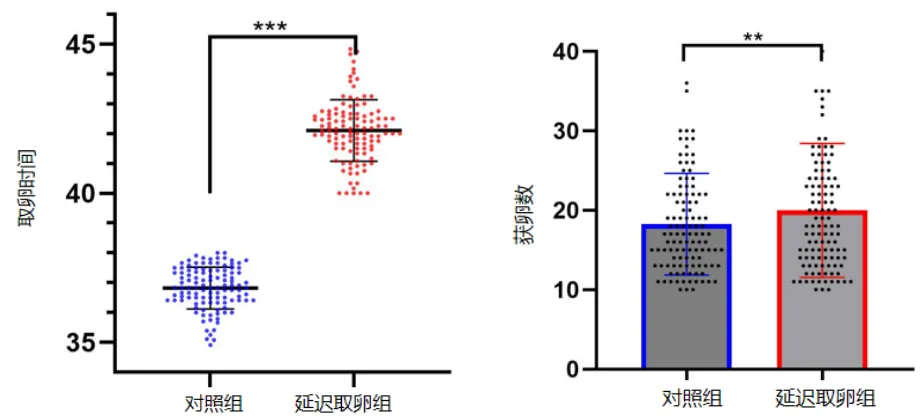
至于辅助生殖结局,延迟取卵组的移植周期胚胎种植率(41.5% vs. 35.4%)、移植周期临床妊娠率均较高(51.85% vs. 44.9%),两组的胎停数、异位妊娠无明显差异。

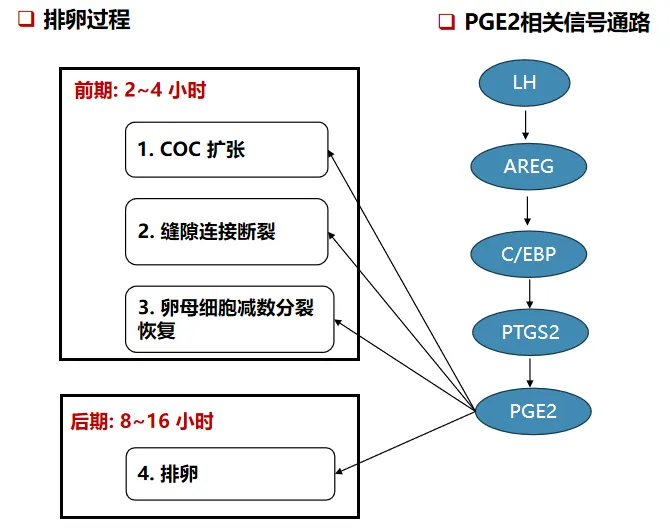
众所周知,排卵是由LH激增引发的复杂连续性生理过程,包括排卵前卵泡生长、缝隙连接断裂、卵母细胞恢复减数分裂、卵-冠-丘(COC)扩张和脱落、卵泡破裂并排卵、黄素化和黄体形成等等。在LH峰出现后启动的排卵过程中,颗粒细胞合成的前列腺素E2(PGE2)作为排卵前卵泡中关键的调节分子,通过PGE2相关信号通路,在促进卵泡成熟、构建COCs、促进卵母细胞发育及排卵过程中发挥关键作用。
鉴于前列腺素在排卵机制中的重要作用,之前有少量研究探索了NSAIDs在延迟排卵中的作用。例如,一项有关COX-2抑制剂塞来昔布的随机双盲试验,干预组给予塞来昔布25 mg(qd *9天),结果发现LH达峰后卵泡破裂延迟达48小时以上。
在一项分析NSAIDs在自然周期预防排卵的研究中,84例患者采用改良自然周期后期加拮抗剂+促性腺激素方案,HCG扳机后给予吲哚美辛50 mg(Q8h),扳机后34小时取卵。结果发现,使用吲哚美辛后显著降低了提前排卵率(6% vs. 16%),明显提高了获卵率(76% vs. 64%),同时不影响临床妊娠结局。
NSAIDs还可以在LH出峰后预防排卵。在一项自然周期IVF研究中,在扳机后取卵前8小时、14小时各使用一次双氯芬酸钠25 mg纳肛,发现干预组排卵率显著降低,获卵率为74.5%,临床妊娠、活产率无明显变化。
NSAIDs还可以提高POI患者COH的获卵率。一项研究入选卵巢储备功能低下患者(对照组100例,吲哚美辛组114例),采用拮抗剂促排卵,干预组在扳机后12小时使用吲哚美辛100 mg纳肛(Q12h*2次),扳机后34~36小时取卵。结果表明,使用NSAIDs后周期取消率显著降低,获卵数明显提高,妊娠结局无明显变化。
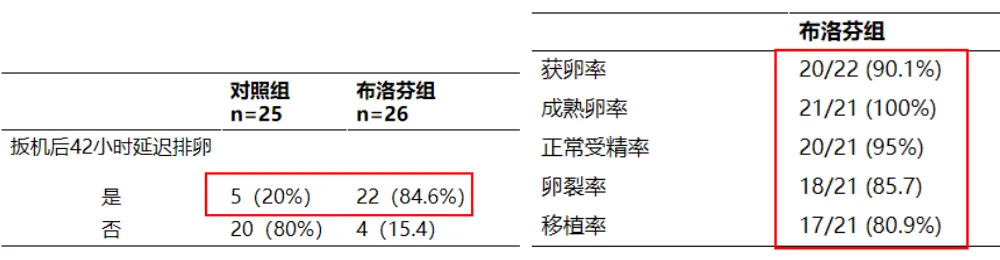
NSAIDs在自然周期中可以延迟排卵。入选自然周期IVF患者(对照组25例,布洛芬组26例),扳机日开始口服布洛芬共5次(400 mg q8h)。布洛芬组扳机后42小时延迟排卵的比例远远高于对照组(84.6% vs. 20%),延迟取卵对卵子成熟度、受精及卵裂无明显影响。
对于NSAIDs在辅助生殖中的应用,匡延平教授认为,既往NSAIDs相关研究主要关注于自然周期IVF中NSAIDs预防排卵的作用、IVF促排卵中LH出峰以后预防提早排卵的作用,以及POI患者COH后使用NSAIDs预防排卵的价值,之后的研究则提示,使用NSAIDs虽可降低排卵率,但获卵率尚不令人满意(74.5%~76%)。问题的关键是使用NSAIDs后决定取卵的时间应个体化。
其团队的研究首次将NSAIDs应用于常规COH患者中,并通过延迟取卵的方法,显著提高了获卵率、获卵数以及优质胚胎数。推测其中的机制,可能是扳机后20小时使用NSAIDs,主要作用于排卵过程后期,延迟卵泡破裂或卵子脱落,而不影响卵子形成过程中的减数分裂及卵子成熟。
匡延平教授强调,在常规操作时间内能够成功取卵的情况下,不推荐延迟取卵,也不应轻易对患者下“空卵泡综合征”的诊断。延迟取卵的方法不建议轻易使用,只有在遇到卵巢功能极度低下等疑难病例时才可以考虑。对于反复受精异常、胚胎质量差的患者,延迟取卵可能改善其受精率及胚胎质量。研究表明,延迟取卵可显著提高获卵率、获卵数及优质胚胎数,同时不影响卵子成熟度、正常受精率及胚胎着床率。延迟取卵改善卵子受精、胚胎形成的作用机制尚不明确,可能与胞浆更好的成熟相关。
匡延平教授认为,延迟取卵作为解决辅助生殖疑难病例的治疗手段之一,可以预防早排卵,减少对内源性LH分泌的控制,使得促排卵方案更加简单灵活,可以提高取卵困难患者的获卵率,提高治疗效率。可以说延迟取卵改变了辅助生殖底层技术,其价值不亚于PPOS促排方案,很有可能改变IVF的未来。
【专家简介】

匡延平 教授
主任医师,医学博士,博士生导师
上海交通大学医学院附属第九人民医院辅助生殖科创始人
十三五科技部重点专项首席科学家
黄体期促排卵、孕激素控制排卵、二次刺激技术的主要贡献者
在生殖内分泌、生殖遗传等领域有多个原创性贡献
声明:本文仅供医疗卫生专业人士为了解资讯使用,不代表本平台观点。该等信息不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议。如该等信息被用于了解资讯以外的目的,平台及作者不承担相关责任。
 妇产科在线APP下载
妇产科在线APP下载













